
Um estudo inovador revela que a insulina sintética (Geneticamente Modificada) é capaz de produzir rapidamente diabetes do tipo 1 em diabéticos tipo 2.
No ano passado, relatamos os perigos da insulinoterapia para diabéticos do tipo 2 após a publicação de um estudo onde participaram 85.000 pacientes diabéticos do tipo 2 que descobriu que a monoterapia com insulina duplicava o risco de mortalidade por todas as causas, para além de aumentar significativamente o risco de complicações relacionadas com diabetes e cancro. A monoterapia com insulina resultou em:2,0 vezes mais infartos do miocárdio.
- 2,0 vezes mais infartos do miocárdio.
- 1,7 vezes mais eventos cardíacos adversos importantes
- 1,4 vezes mais AVC’s
- 3,5 vezes mais complicações renais
- 2.1 mais neuropatia
- 1,2 vezes mais complicações oculares
- 1,4 vezes mais cancro
- 2,2 vezes mais mortes
Agora, um novo estudo publicado no Journal of Clinical Endocrinology & Metabolism intitulado “A administração de insulina pode desencadear diabetes do tipo 1 em pacientes japoneses com diabetes do tipo 2 com diabetes tipo 1 de alto risco HLA classe II e o gene VNTR genótipo”, está a lançar Luz sobre uma possível explicação sobre porque é que o tratamento com insulina pode acelerar a morbidade e mortalidade em diabéticos do tipo 2. O estudo revelou que dar a geneticamente suscetível insulina recombinante a pacientes com diabetes tipo 2 pode desencadear uma reacção nos seus corpos que orienta as suas próprias células produtoras de insulina para a destruição autoimune, efectivamente produzindo “dupla diabetes”: tipo 1 e tipo 2, em resultado.
O estudo japonês teve a participação de 6 pacientes (4 homens e 2 mulheres) com diabetes do tipo 2, sendo que nenhum deles tinha recebido insulinoterapia anteriormente nem tinha marcadores de auto-anticorpos da sua própria insulina (por exemplo a GAD65). Verificou-se que todos os pacientes tinham o gene da susceptibilidade à diabetes tipo 1 conhecido como diabetes tipo 1 de alto risco HLA classe II (IDDM1), que é desempenha um papel em até 50% dos casos de diabetes tipo 1, e o genótipo VNTR do gene da insulina (IDDM2), acredita-se que desempenha um papel fundamental na susceptibilidade à diabetes tipo 2.
Após a administração de insulina recombinante, o controle da glicose no sangue deteriorou-se e as suas próprias células beta produtoras de insulina – medidas pelo declínio dos níveis de peptídeo C (um marcador para a produção da insulina natural) – diminuíram a produção de insulina para níveis de deficiência vulgarmente encontrados nos pacientes com diabetes do tipo 1. O tempo médio que levaram os pacientes a desenvolver a diabetes do tipo 1 totalmente expandida foi de 7,7 meses, tendo um dos pacientes desenvolvendo a condição em 1,1 meses.
Outros testes revelaram que os pacientes tinham anticorpos contra suas próprias células de pancreáticas (as células responsáveis pela produção de insulina), alergia à insulina ou níveis aumentados de anticorpos de insulina. Adicionalmente, verificou-se que 2 dos 4 casos tinham células T1 reactivas a GAD e peptídicas de insulina Th1, marcadores típicos da diabetes do tipo 1 induzida por autoimunidade.
Os investigadores concluíram a partir das suas descobertas:
As descobertas sugerem que a administração de insulina pode ter desencadeado TIDM em pacientes com DMT 2. IDDM1 e IDDM 2, bem como as células T autoreactivas podem contribuir para o desenvolvimento de T1DM. O Desenvolvimento de T1DM desencadeada por insulina se o controle de glicose no sangue de um paciente se deteriora agudamente após a administração de insulina deve ser cuidadosamente considerada.
Os investigadores também realçaram que existe um número de ensaios em curso para produzir vacinas contendo insulina destinada a induzir uma “resposta imunológica tolerogénica” e, portanto, melhorar a diabetes do tipo 1 autoimune [1]. Claramente, no entanto, as suas descobertas são contrárias a essa expectativa, revelando que é possível que a introdução de formas exógenas de insulina possa estimular a reação oposta e induzir autoimunidade contra a hormona ou células do pâncreas responsáveis pela sua produção.
Discussão: a Insulina transgénica não é a mesma que insulina derivada de animais
Uma possível explicação para estes resultados reside na diferença entre a insulina sintética de hoje e a insulina purificada de animais como porcos (insulina porcina), que já não está disponível em países como os EUA.
A insulina foi realmente a primeira proteína a ser sintetizada com tecnologia de ADN recombinante (Geneticamente Modificada) no final da década de 1970 [2], e hoje, produtos como o Lantus (insulina glargina [injeção de origem rADN]) dominam o mercado. De acordo com o Sanofi, fabricante do Lantus, sua forma é produzida “por tecnologia de DNA recombinante utilizando uma estirpe laboratorial não-patogénica de Escherichia coli (K12) como organismo de produção”. A insulina sintética é classificada como análoga à insulina que difere significativamente da insulina humana na sua estrutura de aminoácidos primária: “A insulina glargina difere da insulina humana pelo facto do aminoácido asparagina na posição A21 ser substituído pela glicina e duas argininas serem adicionadas à C- Terminal da cadeia B”. A fórmula do Lantus também contém vários “ingredientes inactivos”, tais como:
- ácido clorídrico
- Hidróxido de sódio (soda cáustica)
- zinco
- M-cresol (um derivado de alcatrão de carvão)
- Glicerol
- Polissorbato 20
A injecção simultânea destes ingredientes antigénicos juntamente com a insulina sintética poderia ser a responsável pela hipersensibilização do sistema imunitário contra a insulina da mesma forma que os ingredientes inactivos e adjuvantes nas vacinas induzem reacções imunitárias exageradas contra o antigénio da vacina “activa” (eg o antigénio viral ou bacteriano) que às vezes resulta no ataque do sistema imunológico à sua própria autoestrutura (autoimunidade).
Para além disso, a insulina sintética não tem o mesmo estado conformacional – isto é, não assume a mesma forma complexa dobrada – como a insulina humana natural ou a insulina de porco mais estreitamente relacionada. Isto coloca um problema de “reconhecimento” na perspectiva do sistema imunitário, que pode identificar a proteína estranha como “outra”, provocando reações autoimunes agudas ou sustentadas a ela como resultado.
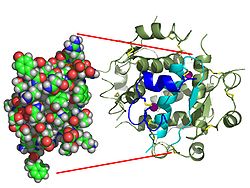
A estrutura da insulina. No lado esquerdo temos um modelo de enchimento de espaço do monómero de insulina. Do lado direito está um diagrama da fita do hexâmero da insulina (6 moléculas da insulina unidas), acreditado para ser a forma armazenada. Fonte: Wikipedia]
De acordo com um artigo de 1993 sobre a insulina humana recombinante, “as proteínas expressas bacterialmente carecem normalmente de qualquer estrutura secundária ou modificações de pós-tradução” – um facto altamente significativo, considerando que as proteínas complexas, tais como as hormonas, de facto têm quatro níveis de complexidade de dobragem: Terciário e quaternário, todos os quais, juntos, determinam a estrutura natural da proteína e, portanto, a sua função. De facto, essa complexidade é tão imensa que o paradoxo de Levinthal afirma que uma proteína totalmente dobrada (ie, aquela que atingiu sua conformação nativa) deve passar por um número tão grande de graus de liberdade para alcançar seu estado nativo que não há tempo suficiente no universo para que ele se mova através de todas as configurações possíveis para as quais foi projectada pela natureza para assumir. Obviamente, se a insulina sintética não é capaz de obter a mesma estrutura tridimensional da insulina natural, nem é modificada pós-traducionalmente através de processos reguladores epigenéticos, não se pode comportar da mesma forma que a insulina natural no corpo e provavelmente seria identificada como “outra” pelo sistema imunológico, se não também pelos receptores da insulina celular.
Pesquisas que datam do início da década de 1980 compararam insulina sintética derivada de E. coli com a insulina derivada de suínos em crianças diabéticas e descobriram que a insulina porcina era mais eficaz na redução dos valores de HbA1 (um marcador de danos associados a níveis elevados de açúcar no sangue) reduzindo as concentrações de glicose em jejum e menos anticorpos reativo à insulina do que a insulina sintética [3]. Embora a insulina derivada de porco tenha as suas limitações, em particular considerando que existem limites para o quanto pode ser produzido, claramente é mais apropriada do que as versões sintéticas, se é verdade que esta última é incapaz de reproduzir o mesmo resultado terapêutico para os diabéticos.
As abordagens Naturais para a prevenção e tratamento da diabetes são o futuro
Num artigo anterior sobre intervenções naturais em diabetes do tipo 1, 10 substâncias naturais que podem ajudar a curar a diabetes do tipo 1, focamo-nos na literatura biomédica que apoia o papel dos alimentos regeneradores e substâncias naturais nas células beta (células produtoras de insulina) no tratamento de uma das causas básicas de diabetes tipo 1.
O futuro da medicina procurará identificar e remover as causas das condições como a diabetes, em vez de empregar drogas sintéticas patenteadas e terapias de reposição sintéticas (que alimentam a deficiência), paliativamente – especialmente considerando a nova pesquisa que indica que elas realmente fazem o paciente ficar muito pior. Para além disso, a dieta é o principal e factor n.º 1 na patogénese da maioria das condições crónicas que afligem o mundo moderno. Mais especificamente, o consumo de alimentos ou produtos alimentares que se desviam das nossas dietas ancestrais geram as condições fisiológicas que produzem a doença em primeiro lugar. Abordar as causas dietéticas e as incompatibilidades faz com que muitas “doenças” desaceleram e possam mesmo regredir.
Para pesquisas adicionais sobre o tema da medicina regenerativa e da diabetes você pode consultar os artigos:
– 6 tecidos corporais que podem ser regenerados através da nutrição
– Diabetes: uma doença totalmente evitável e reversível.
Ou, leia o nosso Guia de Saúde sobre Desordens associadas ao Açúcar no Sangue.
Para além disso, se você perdeu a apresentação do autor sobre “O que a Ciência Médica Diz Sobre a Reversão da Diabetes” no Reverse Diabetes World Summit, o pacote de acesso digital ainda está disponível aqui.
REFERÊNCIAS
[1] Harrison LC, et al Vacinação baseada em antígeno e prevenção do diabetes tipo 1. Curr Diab Rep. 2013; 13: 616-623.
[2] Beta Cell Biology Consortium, a estrutura da insulina
[3] N P Mann, et al insulina humana e insulina porcina no tratamento de crianças diabéticas: comparação do controlo metabólico e produção de anticorpos de insulina. Br Med J (Clin Res Ed). 26 de Novembro de 1983; 287 (6405): 1580-1582.
English
Isenção de responsabilidade: Nós, do Prepararem-se para a Mudança, disponibilizamos informações que não são divulgadas pelos principais meios de comunicação e, portanto, podem parecer controversas. As opiniões, visões, declarações e / ou informações que divulgamos não são necessariamente promovidas, avalizadas, adoptadas ou em concordância com o Prepararem-se para a Mudança, com o seu Conselho de Liderança, com os seus membros, com aqueles que trabalham com o Preparem-se para a Mudança ou com os que leem o seu conteúdo. Contudo os artigos são, esperançosamente, provocadores. Por favor use o seu discernimento! Use o seu pensamento crítico, a sua própria intuição e a sua própria conexão com a Fonte, com o Espírito e as Leis Naturais para o ajudar a determinar o que é verdade e o que não é. Ao partilhar informações e semear o debate de ideias, é o nosso objectivo elevar a Consciência e o conhecimento das verdades mais elevadas, para libertar-nos da escravidão da matriz de controlo neste reino material.
 PT
PT EN
EN ES
ES FR
FR NL
NL DE
DE RU
RU SL
SL SV
SV TR
TR



















